干细胞疗法用于头发再生:
临床证据、再生机制与 2025 年亚洲最新进展
预计阅读时间:18-22 分钟
目录
引言
脱发(alopecia)影响着全球数以百万计的人群——步入 50 岁时,几乎一半的男性和相当比例的女性都会出现明显头发稀疏,进而影响自信与生活质量。最常见的类型是雄激素性脱发(androgenetic alopecia,简称 AGA),这是一种由遗传与激素共同作用所致的状况,毛囊会逐渐萎缩,生成越来越细、越来越脆弱的发丝。其他因素,如持续压力、自身免疫反应或特定医疗治疗,也可能干扰正常的毛发生长周期。
传统治疗方式——包括米诺地尔(外用药,可刺激毛囊并延长生长期)、非那雄胺(口服药,通过抑制 DHT 激素避免毛囊进一步萎缩)以及植发手术——在一定程度上有助于减缓掉发。然而,它们往往无法应对更深层的核心问题:毛囊内部细胞活力逐渐下降。
干细胞再生疗法因此带来了新的方向。通过修复毛囊微环境、激活真皮乳头细胞活性以及促进天然组织修复,这一再生医学方法从内部支持更强韧、更健康的头发生长。随着再生医学在亚洲快速发展,马来西亚正逐渐成为以科学为基础、注重个体化方案的毛发再生治疗目的地之一。
了解脱发与毛囊生物学
脱发(alopecia)可能由多种因素引起——从遗传与激素,到免疫反应、慢性压力以及特定医疗治疗。最常见的两类是雄激素性脱发(AGA)和斑秃(alopecia areata)。尽管其生物学机制不同,但共同点是:正常的毛囊活动受到干扰。
雄激素性脱发(Pattern Baldness)
这种脱发形式主要与遗传及激素敏感性相关,其核心特征是毛囊逐渐微型化——随着时间推移,毛囊不断萎缩,只能长出更短、更细的发丝。对二氢睾酮(DHT,来自睾酮的代谢产物)的敏感性在这一过程扮演重要角色。
男性多表现为发际线后移或头顶稀疏;女性则更常见头顶部弥漫性变薄。
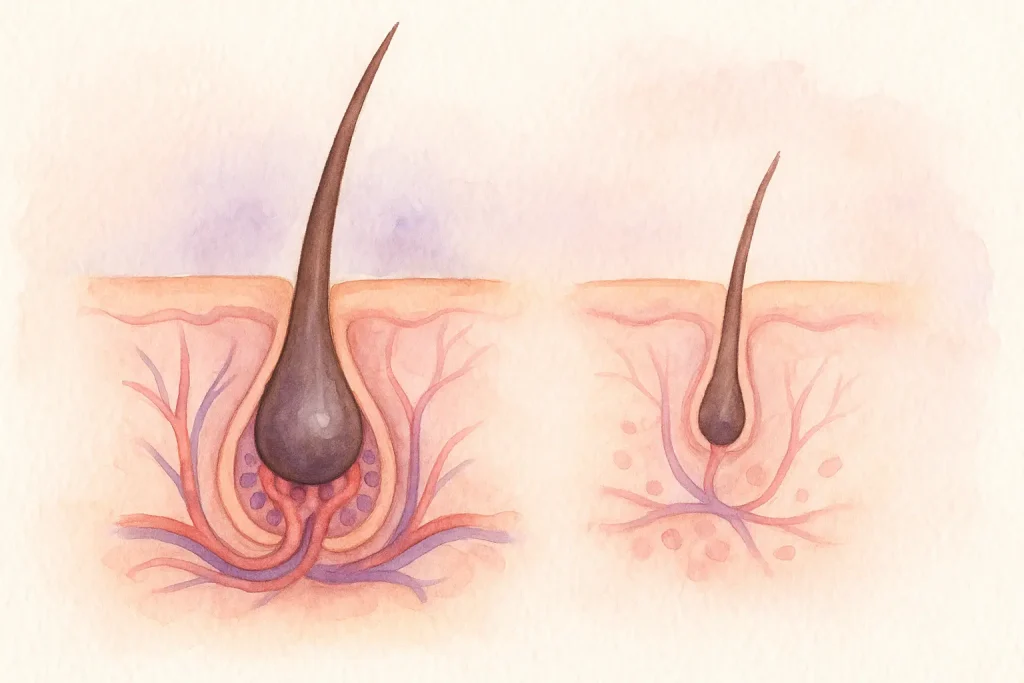
斑秃(Spot Baldness)
斑秃是一种自身免疫性疾病,免疫系统会错误攻击毛囊,使头皮或身体出现圆形、斑块状脱发区域。部分病例可能进一步发展为全头脱发(alopecia totalis)或全身脱毛(alopecia universalis)。该疾病可发生于任何年龄,且病程往往不可预测——一些患者可自行恢复,而另一些则呈持续或反复发作。
毛发的生长周期
每个毛囊都会持续经历生长、过渡与休止的循环。了解这些阶段的节奏变化,有助于理解不同类型脱发为何会让头发逐渐变细、变稀或突然成片脱落。
生长期 → 过渡期 → 休止期
|
生长期(Anagen)
持续 2–7 年 · 约 90% 头发 毛囊处于活跃生长阶段,发干不断增粗、延长,是决定整体发量与密度的关键时期。 |
过渡期(Catagen)
约 2–3 周 毛囊逐渐缩小,与血液供应分离,进入「准备休息」的过渡阶段,发干不再明显增长。 |
休止期(Telogen)
持续 2–4 个月 毛囊进入休息状态,旧发逐渐脱落;之后在同一毛囊内开启下一轮生长期,进入新一轮循环。 |
在健康状态下,生长期、过渡期与休止期维持相对稳定比例;一旦周期被「缩短」或「打乱」,就会表现为不同类型的脱发模式。
两种常见脱发模式下, 毛发周期会发生什么变化?
AGA · 典型模式 雄激素性脱发(Androgenetic Alopecia) 在雄激素性脱发中,生长期逐渐缩短、休止期相对延长,同一毛囊每一轮长出的发丝一轮比一轮更细、更短,整体看起来就是发量变少、 | 斑秃 · 自身免疫 斑秃(Alopecia Areata) 在斑秃中,免疫系统会错误攻击毛囊,粗暴打断正常生长周期,让毛囊被迫提前进入休止与脱落阶段,形成边界清楚的圆形或斑块状脱发区,有时会反复出现或扩展。 |
毛发的生长周期
每个毛囊都会持续经历生长、过渡与休止的循环。了解这些阶段的节奏变化,有助于理解不同类型脱发为何会让头发逐渐变细、变稀或突然成片脱落。
持续 2–7 年 · 约 90% 头发
毛囊处于活跃生长阶段,发干不断增粗、延长,是决定整体发量与密度的关键时期。
约 2–3 周
毛囊逐渐缩小,与血液供应分离,进入「准备休息」的过渡阶段,发干不再明显增长。
持续 2–4 个月
毛囊进入休息状态,旧发逐渐脱落;之后在同一毛囊内开启下一轮生长期,进入新一轮循环。
在健康状态下,生长期、过渡期与休止期维持相对稳定比例;一旦周期被「缩短」或「打乱」,就会表现为不同类型的脱发模式。
两种常见脱发模式下, 毛发周期会发生什么变化?
在雄激素性脱发中,生长期逐渐缩短、休止期相对延长,
同一毛囊每一轮长出的发丝一轮比一轮更细、更短,整体看起来就是发量变少、
发线后移或头顶变稀。
在斑秃中,免疫系统会错误攻击毛囊,粗暴打断正常生长周期,
让毛囊被迫提前进入休止与脱落阶段,形成边界清楚的圆形或斑块状脱发区,
有时会反复出现或扩展。
毛囊的生物学基础
在细胞层面,毛囊是能够持续自我更新的“微型器官”。关键细胞包括:
- 真皮乳头细胞(DPCs):位于毛囊基底部,负责启动与调控毛发生长信号。
- 外根鞘细胞(outer root sheath cells):维持毛囊结构稳定并参与再生信号传递。
它们通过多条信号通路调节毛囊功能,包括:Wnt/β-catenin、BMP、TGF-β —— 这些均是当前再生生物学研究确认的重要调控路径。当炎症、氧化压力或激素失衡干扰这些分子信号时,毛囊会逐渐丧失再生能力并进入休眠。毛囊微环境内部的沟通中断,是慢性或进展性脱发的核心机制之一。
为什么了解这些知识很重要?
理解毛囊的生物学机制,有助于解释为什么传统疗法(如外用药或口服药物)往往只能带来暂时性改善,而难以从根本上逆转脱发趋势。
通过延长局部生长期、短期抑制激素或外科移植毛囊来改善外观。 但如果毛囊微环境持续处于炎症、供血不足或信号失衡状态,脱发趋势仍可能在几年内缓慢进展。
- 恢复毛囊微环境中细胞之间的沟通与信号传递
- 激活处于休眠状态的毛囊干细胞
- 促进血管新生(angiogenesis),改善供血与营养
- 重建毛囊的整体再生能力,而非只是一轮生长周期
换句话说,这些知识帮助我们理解:再生医学并不是「更强的生发水」,而是尝试通过修复毛囊生态,让休眠毛囊有机会重新启动,朝向更长期、更具循证依据的毛发再生方向。
干细胞疗法如何促进毛发再生
基于干细胞的毛发再生疗法旨在修复与重建毛囊微环境——这一支持持续毛发生长的关键生物学区域。通过重新激活休眠毛囊、调节头皮炎症以及促进血管新生(新血管形成),该疗法从源头应对毛发逐渐变薄的根本机制,而非仅仅改善外观。
干细胞与再生生物制剂的类型
间充质干细胞(MSCs)
目前研究最广泛、临床使用最普遍的毛发再生干细胞类型,可来自不同组织来源:
- 脂肪来源 MSC(AD-MSCs): 来自患者自身脂肪组织,富含促进毛囊修复的生长因子与细胞因子。
- 骨髓来源 MSC(BM-MSCs): 具有多向分化潜能,兼具再生与免疫调节特性。
- 脐带来源 MSC(UC-MSCs): 来自健康捐赠者的异体细胞,具有高免疫相容性与强劲再生信号。
MSCs 主要通过旁分泌机制发挥作用——释放多种生长因子与调节因子,调控炎症、增强局部血供,并启动毛囊干细胞活性。
毛囊干细胞(HFSCs)
位于毛囊的“隆起区(bulge)”,负责在每个生长周期中进行天然再生。当前研究正在探索如何重新激活或扩增 HFSC,以在雄激素性脱发与斑秃中恢复受损的毛囊功能。
富血小板血浆(PRP)
PRP 来自患者自身血液,是一种高浓度生长因子制剂,包含VEGF、PDGF、IGF-1。这些生长因子能够改善头皮微循环、刺激毛囊活性并促进局部细胞生长。PRP 常与干细胞疗法联合应用,以提升整体疗效并支持更快恢复。虽然 PRP 本身并非干细胞疗法,但通过改善头皮愈合环境,为毛囊再生提供重要的辅助作用。
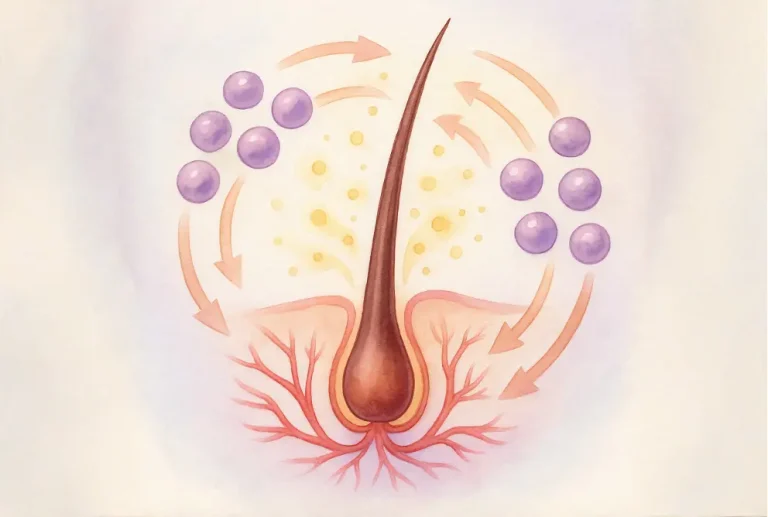
作用机制
干细胞与再生生物制剂促进毛发再生的方式包括以下几类互补效应:
1. 生长因子分泌
关键信号分子包括:
- VEGF(血管内皮生长因子):促进新血管形成、改善营养供应
- FGF(成纤维细胞生长因子):刺激毛囊细胞增殖、延长生长期
- IGF-1(类胰岛素样生长因子 1):促进发干延长、提高毛囊存活
- HGF(肝细胞生长因子):帮助毛囊从休止期进入生长期
2. 毛囊激活与细胞增殖
干细胞可唤醒休眠毛囊,刺激真皮乳头细胞(负责调控生长信号的关键细胞),并促进毛发基质细胞增殖,从而支持新毛干的形成。
3. 血管新生与胶原重塑
再生生物制剂能够改善头皮微循环、促进毛细血管新生,并协助胶原重塑,营造利于毛囊恢复的富氧环境。
4. 抗炎与免疫调节
MSCs 可抑制 TNF-α、IL-6 等促炎因子,从而减少头皮炎症。在斑秃等自身免疫相关状况中,它们有助于重新平衡免疫活动,保护毛囊免受免疫介导的损伤。
5. 延长生长期(Anagen Phase)
干细胞分泌物可延长头发的活跃生长期,使毛发在进入休止期前生长得更粗、更长。
6. 逆转毛囊微型化
通过恢复受损的信号传导与组织结构,MSC 疗法有望扩大已微型化的毛囊(雄激素性脱发的主要特征),并可能减缓甚至部分逆转微型化进程。
临床证据:研究显示了什么
安全性概况
- 临床研究普遍显示,只要由受过专业训练的人员在无菌条件下实施,干细胞及富血小板血浆(PRP)相关的毛发修复疗法整体具有良好的安全性。大多数不良反应为轻微且短暂,例如注射部位轻微发红或肿胀。
- 2022 年发表于 Dermatologic Therapy 的一篇综述指出,在使用脂肪、骨髓或脐带来源间充质干细胞(MSCs)的临床试验中,未见严重不良事件报告。Stem Cells Translational Medicine 的研究同样证实,在重复应用情境下,MSCs 具有良好的生物相容性,免疫反应极低。
- 目前长期数据仍然有限,但最长达 3 年的随访结果整体显示安全性维持良好。
疗效发现
雄激素性脱发(AGA)
近期临床研究与荟萃分析结果显示,对于雄激素性脱发(AGA),基于 MSC 和 PRP 的治疗在以下方面可带来可测量的改善:
- 头发密度
- 发丝厚度
- 患者主观满意度
主要研究包括:
- 富血小板血浆(PRP):2020 年一项系统综述报告显示,与安慰剂或米诺地尔对照组相比,PRP 在提升头发密度与患者满意度方面具有统计学显著优势,但各研究之间的治疗方案与设计存在较大差异。 [Int J Mol Sci . 2020 – PubMed]
- 脂肪来源干细胞成分提取物(ADSC-CE):一项双盲、载体对照临床试验发现,连续 16 周外用 ADSC-CE 后,受试者的毛发数量与发丝厚度均获得统计学显著提升,同时显示出良好的安全性与耐受性。 [J Cutan Aesthet Surg. 2021 – PMC]
- MSC + PRP 联合再生疗法:2025 年一项使用“基质血管组分(SVF)增强型 PRP”的研究,在 AGA 患者中观察到头发密度与头皮覆盖率进一步提升,提示细胞疗法与血小板来源再生疗法之间可能存在协同效应。[Stem Cell Research & Therapy, in press]
现有证据提示,PRP 以及部分 MSC 衍生再生制剂(如 ADSC-CE 与 SVF 增强 PRP) 在改善毛发密度、发丝粗细与患者满意度方面具有潜在益处,整体耐受性良好。 不过,各研究在治疗方案(细胞来源、浓度、给药方式与疗程频率)上差异较大, 目前仍需样本量更大、设计标准化、随访时间更长的随机对照试验, 以进一步确认疗效强度与维持时间。
斑秃(Alopecia Areata, AA)
新兴研究提示,基于 MSC 的疗法可能通过调节免疫活性、促进毛囊修复,为斑秃这一自身免疫相关脱发提供潜在帮助。2024 年一项试点研究报告发现,在斑秃病灶局部应用 MSC 后,观察到一定程度的毛发再生以及炎症标志物下降。
与此同时,PRP 也在 2022 年的一篇系统综述中被评估为一种可能的非类固醇治疗选项。不过,该综述亦指出,目前证据质量仍有限,不同患者之间的应答差异较大。[Biomedicines, 2022 – MDPI]
整体结果具有一定前景,但无论是 MSC 还是 PRP,用于斑秃的治疗目前仍属探索阶段。需要更大规模、严格设计的随机对照试验,才能为常规临床应用提供更坚实的依据。
联合与比较研究
- 联合疗法:将间充质干细胞(MSCs)与富血小板血浆(PRP)整合使用的方案,在部分研究中显示出优于单独 PRP 的临床表现——包括更快的改善、更佳的毛囊存活率以及更理想的移植区域恢复情况。这类协同效应被认为与干细胞与血小板来源细胞因子之间互补的生长因子信号有关。将间充质干细胞(MSCs)与富血小板血浆(PRP)整合使用的方案,在部分研究中显示出优于单独 PRP 的临床表现——包括更快的改善、更佳的毛囊存活率以及更理想的移植区域恢复情况。这类协同效应被认为与干细胞与血小板来源细胞因子之间互补的生长因子信号有关。
[Regenerative Therapy, 2022] [Cells, 2019] - 比较研究:部分对照试验显示,基于 MSC 的治疗在提升毛发密度方面,可达到与外用米诺地尔相当甚至更高的效果,并在疗程结束后维持时间更长。[Stem Cell Research & Therapy, 2023]
疗效持久性:目前研究的关键观察点
当前临床证据支持干细胞相关毛发修复疗法在短期至中期的安全性与有效性;
然而,对于长期疗效的稳定性与可维持时间,仍在持续累积研究资料。
现有文献中的主要观察点包括:
- 样本量有限:许多试验仅纳入 10–50 名受试者,普适性受限。
- 随访周期偏短:多数集中在 6–24 个月,超过 36 个月的数据稀少。
- 治疗方案异质性大:细胞来源、浓度、注射方式与频率差异显著。
- 患者反应差异:约 60–70% 患者出现肉眼改善,但也有仅轻微变化者。
- 标准化需求:急需更大规模、多中心、统一设计的随机对照试验。
- 当前共识:短期改善效果肯定,但长期结果(2–3 年以上)仍缺乏充足证据。
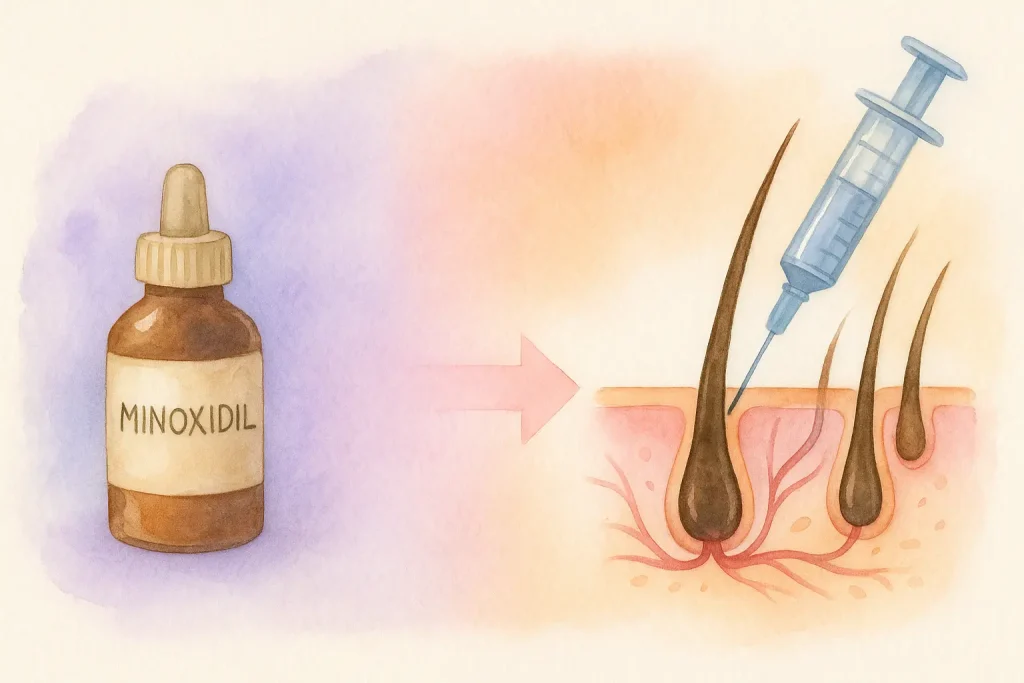
与常见毛发治疗方式的比较
下方整理了五种常见毛发治疗方式,从作用机制、局限性与效果维持时间进行并列比较,帮助您更客观地理解不同方案的定位与差异。
主要机制:改善头皮血流,帮助延长部分毛囊生长期
局限性:需持续使用,停用后可能逐渐恢复脱发现象
效果持续时间:以使用期间为主,整体偏暂时性
主要机制:抑制 DHT 激素生成,减缓雄激素相关毛囊微型化
局限性:可能出现激素副作用,多用于男性,需在医师指导下使用
效果持续时间:需持续服用以维持
主要机制:血小板生长因子刺激毛囊、改善头皮微循环
局限性:维持时间相对较短,个体差异大
效果持续时间:约 6–12 个月(依个体与方案而异)
主要机制:外科移植健康毛囊至脱发区域
局限性:供区有限、需恢复期、技术依赖度高
效果持续时间:移植毛囊通常具长期效果
主要机制:重建毛囊微环境、调节炎症与免疫、支持毛囊再生
局限性:仍属探索阶段,方案尚未标准化,多需多次疗程
效果持续时间:现有研究提示可维持约 12–18 个月(基于有限数据)
亚洲的可及性与监管
监管背景
- 日本(Japan)
在《再生医疗安全法》框架下,多数私立诊所的 MSC(间充质干细胞)治疗以自体细胞为主;异体 MSC 的临床使用仅限于特定获批产品或经批准的临床试验。 - 韩国(South Korea)
医院体系中的 MSC 疗法以自体细胞为主,异体 MSC 产品的使用受到再生医学法规的严格监管。 - 马来西亚(Malaysia)
根据卫生部(MOH)干细胞 / CGTP 指南,获许可的中心可在政府主导、指南驱动的框架内临床使用培养型异体 MSC,包括沃顿氏胶来源的 WJ-MSCs。 - 新加坡与泰国(Singapore & Thailand)
MSC 疗法在认证机构中作为细胞 / 组织 / 基因治疗产品(CTGTP)受监管;异体培养 MSC 的获取通常限于注册产品或正式研究,并不广泛用于一般医疗旅游市场。
在上述区域中,马来西亚是少数可在明确国家指南下使用异体培养 MSC(如 WJ-MSCs)为患者提供治疗的国家之一。
获取方式与临床实践
治疗一般于专科再生医学中心或皮肤科诊所进行。MSC 制剂通常经由以下方式递送:
- 微注射(microinjection)
- 输注(infusion)
多为门诊操作。治疗前评估通常包括:
- 头皮成像(如皮肤镜、三维毛囊扫描)
- 血液筛查
以确保适用性与安全性。
保险与费用
- 多数亚洲保险公司将 MSC 疗法归类为“研究性治疗”(investigational),通常不在理赔范围内。
- 患者多以自费方式承担相关费用。
- 高端或国际医疗保险计划偶尔会提供部分报销。
- 费用因细胞来源、制剂类型、剂量与疗程次数而异。
- 与日本和韩国相比,马来西亚与泰国整体费用相对更具可负担性。
益处与局限性
基于干细胞的毛发再生疗法具有独特的生物学优势,但也存在临床与实践上的限制。以下从临床证据出发,提供相对平衡、循证且客观的概述,协助做出更具依据的治疗决策。
潜在益处
- 非手术、微创程序
- 刺激自然毛囊再生与头皮修复
- 随时间改善头发密度、粗细与整体质量
- 恢复期短,可与其他生发方式(如 PRP、低能量雷射 / 激光 LLLT)联合使用
- 不影响全身激素水平(不同于非那雄胺)
局限性
- 临床证据仍在累积中,疗效受个体反应、脱发类型与病程阶段影响
- 对于无可逆毛囊的完全性秃顶(例如全秃)通常无明显效果
- 为维持最佳状态,往往需要周期性维护疗程
- 亚洲各国在可及性、费用与监管流程方面存在显著差异
干细胞毛发再生的未来趋势
下一代再生医学技术正逐渐进入毛发科学与临床皮肤科领域,推动从单一实验性方案走向更结构化、循证化的再生医学模式:
- 外泌体疗法(Exosome-based therapy):利用富含生长因子、细胞因子与 RNA 分子的无细胞囊泡,向毛囊微环境传递再生信号。
- 3D 毛囊类器官(follicle organoid)研究:在实验室条件下利用干细胞重建功能性微型毛囊,为未来实现“新生毛囊(de novo follicle formation)”奠定基础。
- 基因编辑 MSC(gene-edited MSCs):通过增强 Wnt/β-catenin 信号通路,提高毛囊生长潜能与维持时间。
- 协同组合疗法(synergistic combination protocols):将 MSC 与 PRP、微针(microneedling)或低能量激光治疗(LLLT)结合,以进一步提升头皮修复、毛囊活性与整体毛发密度。
这些技术的发展标志着亚洲再生皮肤科正从早期探索阶段,迈向更标准化、科学化、可验证的临床路径。
常见问题解答(FAQ)
以下内容基于现有证据,对干细胞毛发再生的常见问题进行说明,包括适用人群、安全性,以及亚洲各地区在治疗方案上的差异。
马来西亚依据《国家细胞与基因治疗指南(2021)》监管再生医学。持牌诊所可在临床方案下提供基于 MSC 的皮肤科用途治疗,但目前整体仍被视为“研究性(investigational)”,尚非完全批准的标准疗法。
较理想的候选者包括仍有可逆毛囊、处于早期或中期脱发阶段的人群,例如:
- 早期至中期雄激素性脱发(AGA)
- 自身免疫相关的小面积脱发(如斑秃)
对于完全无毛囊活性的全秃,治疗反应往往较为有限。
会有一定差异:
- 日本、韩国:遵循较严格的再生医学法规框架,临床路径更标准化
- 马来西亚、泰国:通过持牌细胞治疗项目提供疗法,可及性相对较高
无论在哪一国家接受治疗,都应确认诊所是否具备正式认证与合规资质。
现有证据显示,疗效可在部分个案中维持约 18-24 个月。长期是否具有“永久性”效果,仍需更多长期随访研究加以确认。
结论
干细胞疗法为脱发管理提供了一种以生物修复为核心的方式——关注毛囊微环境与组织结构的再生,而不仅是暂时性的表层刺激。早期临床研究表明,该类疗法在头发密度、头皮状况与患者自我满意度方面均有可测量的改善,并整体呈现出良好的安全性。
尽管如此,基于干细胞的毛发修复目前仍属新兴临床领域。患者在考虑相关治疗时,建议:
- 咨询具备资质的再生医学或皮肤科专科医师
- 充分了解诊所的认证、实验室规范与治疗流程
- 对潜在疗效保持科学且现实的预期
随着科学理解加深与临床标准化不断推进,MSC 驱动的再生医学有望逐步成为亚洲综合性毛发修复策略的重要组成部分。若读者希望了解再生疗法是否适合自身状况,可与持牌医疗专业人员讨论,或与我们联系以获得进一步指导。
科学参考文献
- Dermatologic Therapy (2022). Safety review of adipose-, bone marrow–, and umbilical cord–derived MSCs in dermatology. PubMed 35948034
- Stem Cells Translational Medicine. Biocompatibility and immune tolerance of repeated MSC applications. PubMed 30723013
- International Journal of Molecular Sciences (2020). Systematic review of PRP efficacy for androgenetic alopecia. PubMed 32295047
- Journal of Cutaneous and Aesthetic Surgery (2021). ADSC-CE double-blind clinical trial for hair density improvement. PMC 8611710
- Stem Cell Research & Therapy (2025, in press). Stromal vascular fraction (SVF)–enhanced PRP for androgenetic alopecia. 10.1186/s13287-025-04560-7
- International Journal of Molecular Sciences (2024). MSC pilot study for alopecia areata and immunomodulation. PubMed 39273184
- Biomedicines (2022). Systematic review of PRP as a steroid-free option for alopecia areata. Biomedicines 2022;10(8):1829
- Regenerative Therapy (2022). MSC + PRP combination therapy improving graft survival and clinical recovery. S2352-3204(22)00102-X
- Cells (2019). Clinical outcomes of MSC and platelet-derived product synergy in hair restoration. PubMed 31100937
- Stem Cell Research & Therapy (2023). Systematic review on MSC-based therapies for hair loss and long-term outcomes. 10.1186/s13287-023-03440-2
ℹ 免责声明
本文仅供信息参考与教育用途,不构成医疗建议、诊断或治疗推荐。干细胞治疗脱发仍处于发展阶段,关于最佳治疗方案、长期安全性与临床疗效的研究正在持续进行。治疗可及性、法律地位与临床标准因国家与机构而异。治疗结果会因个体差异(如病程阶段、毛囊存活状态、基础健康状况)而不同,无法保证一致性。
在做出任何治疗决定前,请务必咨询持牌医疗专业人员——包括皮肤科医生与再生医学专家。本文内容基于截至 2025 年 11 月的同行评审科学文献与临床实践,并可能随着新研究的出现而更新。
最后更新:2025 年 11 月