줄기세포 치료를 활용한 모발 재생: 임상 근거, 재생 기전 & 2025 아시아 접근성
예상 읽기 시간:약15-18분
목차
서론 | Introduction
탈모(Alopecia)는 전 세계 수백만 명에게 영향을 미치며, 50세 전후가 되면 남성의 약 절반과 많은 여성에서 눈에 띄는 모발 감소가 나타나 자신감과 삶의 질에 영향을 줄 수 있습니다. 가장 흔한 형태는 안드로겐성 탈모(AGA)로, 유전적 소인과 호르몬에 연관된 상태입니다. 이 경우 모낭이 점차 위축되어 시간이 지날수록 더 가늘고 짧은 모발만 생성하게 됩니다. 이 외에도 스트레스, 자가면역 반응, 특정 의학적 치료 등 다양한 요인이 건강한 모발 성장 주기를 방해할 수 있습니다.
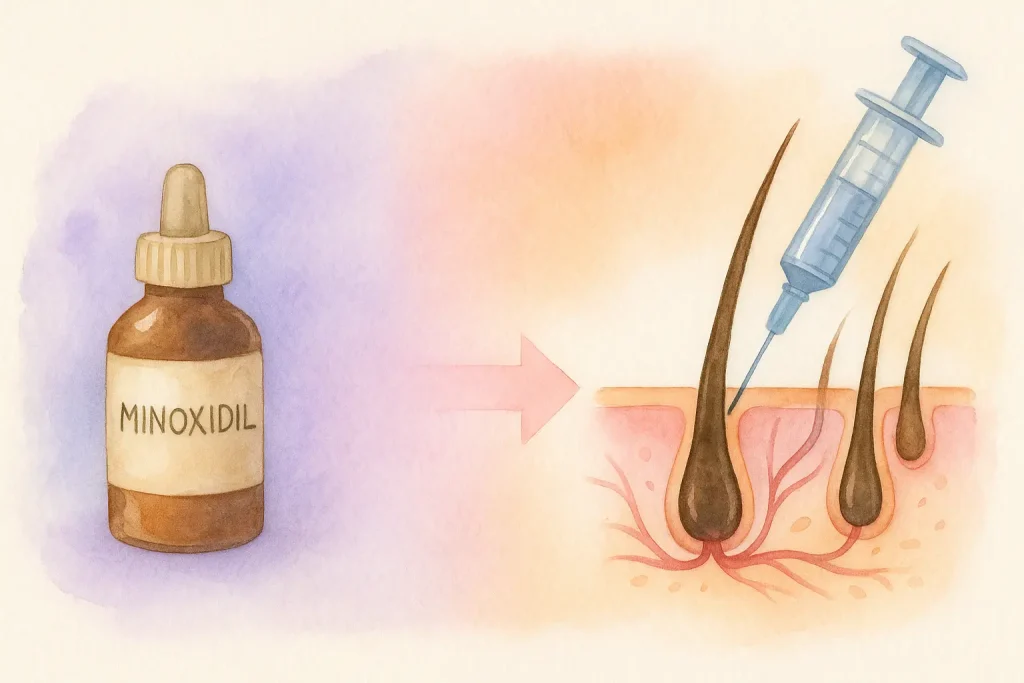
기존 치료(예: 미녹시딜 – 모낭을 자극하고 성장기를 연장하는 국소제, 피나스테리드 – DHT 호르몬을 억제해 모낭 위축을 줄이는 경구 약, 모발 이식술 – 탈모 부위에 모낭을 외과적으로 옮기는 수술 등)은 탈모 진행을 어느 정도 늦출 수 있지만, 모낭 내부의 세포 활력 저하라는 근본 원인을 충분히 해결하지 못하는 경우가 많습니다.
이 지점에서 줄기세포 기반 재생 치료가 새로운 가능성을 제시합니다. 모낭 주변 미세환경을 회복하고, 모유두(Dermal Papilla) 세포의 활성을 자극하며, 자연스러운 조직 재생을 촉진함으로써, 이 접근은 “내부에서부터” 더 강하고 건강한 모발 성장을 지원하는 것을 목표로 합니다. 재생의학이 아시아 전역에서 빠르게 발전함에 따라, 말레이시아는 과학적 근거에 기반한 맞춤형 모발 재생 치료의 주요 거점으로 점차 주목받고 있습니다.
모발 탈락과 모낭 생물학 이해 | Hair Loss & Follicle Biology
탈모(alopecia)는 유전·호르몬 요인뿐 아니라 면역 반응, 만성 스트레스, 각종 의학적 치료 등 다양한 원인에 의해 발생할 수 있습니다. 이 가운데 가장 흔한 두 가지 유형은 안드로겐성 탈모(패턴 탈모)와 원형 탈모증(alopecia areata) 으로, 서로 다른 생물학적 기전을 가지지만 결과적으로 정상적인 모낭 활동이 방해된다는 공통점을 갖습니다.
안드로겐성 탈모 (Androgenetic Alopecia, AGA)
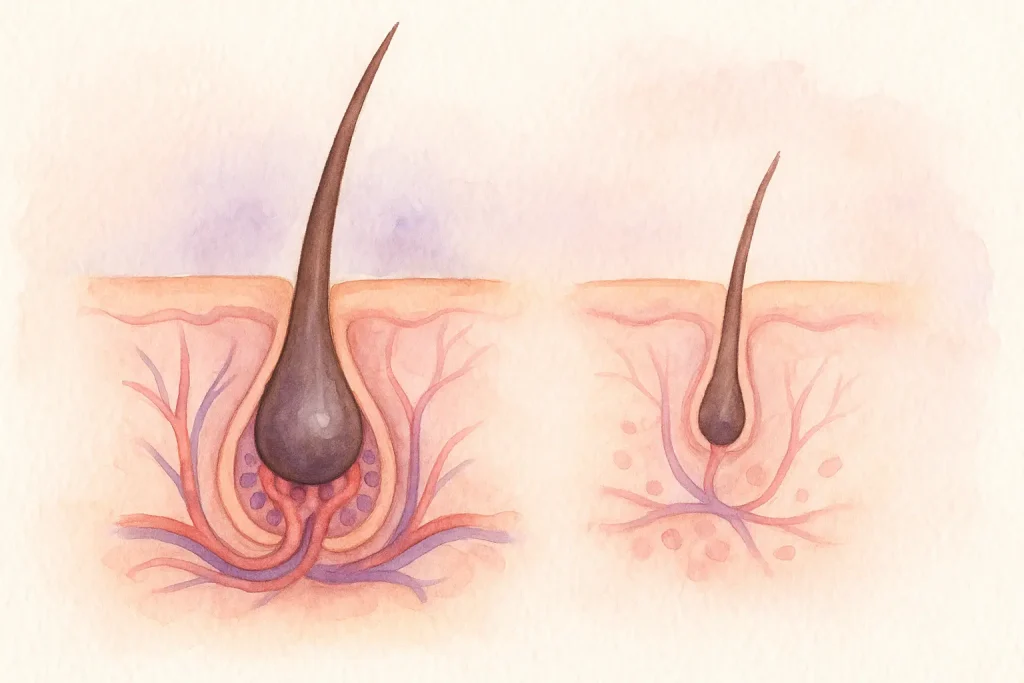
이 유형의 탈모는 주로 유전적 소인과 호르몬 민감성에 의해 발생합니다. 시간이 지나면서 모낭이 점차 작아지고, 가늘고 짧은 모발만 자라나는 “모낭 미니어처화”가 특징입니다. 테스토스테론에서 유래한 호르몬인 디하이드로테스토스테론(DHT)에 대한 감수성이 이 과정에서 중요한 역할을 합니다.
- 남성: 이마 M자 후퇴, 정수리부 탈모 형태로 나타나는 경우가 많습니다.
- 여성: 정수리중심의넓은부위가전체적으로가늘어지는미만성탈모형태가흔합니다.
원형 탈모증 (Alopecia Areata, AA)
원형 탈모증은 자가면역 질환으로, 면역계가 자신의 모낭을 잘못 표적으로 공격하여 두피나 몸의 특정 부위에 둥근 패치 형태의 탈모반을 만드는 질환입니다. 경우에 따라 두피 전체의 모발이 빠지는 알로페시아 토탈리스(alopecia totalis), 전신의 털이 모두 빠지는 알로페시아 유니버설리스(alopecia universalis)로 진행할 수도 있습니다.
연령과 관계없이 발생할 수 있으며, 경과가 예측하기 어렵습니다. 일부는 자연 회복되기도 하지만, 다른 경우에는 만성적으로 지속되거나 재발을 반복하기도 합니다.
모발 성장 주기 | Hair Growth Cycle
각 모낭은 성장–이행–휴지–탈락의 순환을 반복합니다. 주요 단계는 아래와 같습니다.
아나겐 (성장기)
지속 기간: 2–7년
전체 두피 모발의 약 90%가 포함되는 활성 성장 단계로, 모발이 지속적으로 생성됩니다.
카타겐 (이행기)
지속 기간: 약 2–3주
모낭이 축소되고 모유두와 분리되며 휴지기로 전환하기 위한 준비 과정이 일어납니다.
텔로겐 (휴지기)
지속 기간: 약 2–4개월
낡은 모발이 자연스럽게 탈락하기 전, 모낭이 휴식 상태에 머물며 이후 새로운 성장기가 시작됩니다.
안드로겐성 탈모에서는 성장기(아나겐)가 점차 짧아지고 휴지기(텔로겐)가 길어져, 시간이 지날수록 더 가늘고 약한 모발이 많아집니다. 원형 탈모증에서는 면역 반응이 이 주기를 교란해 모낭이 조기에 휴지·탈락기로 전환되도록 만듭니다.
모낭의 세포·분자 생물학 | Hair Follicle Biology
세포 수준에서 모낭은 지속적인 자가 재생이 가능한 “미니 장기(mini-organ)” 로 볼 수 있습니다.
- 모낭 바닥에 위치한 모유두세포(Dermal Papilla Cells, DPCs) 는 모발 성장 신호를 조절하는 핵심 세포입니다.
- 외모근초(Outer Root Sheath) 세포 등과 함께 Wnt/β-catenin, BMP, TGF-β와 같은 주요 신호 전달 경로를 통해 모낭 활동을 정교하게 조절합니다.
염증, 산화 스트레스, 호르몬 불균형 등이 이러한 분자 신호 네트워크를 방해하면, 모낭은 재생 능력을 점차 잃고 휴면 상태로 들어가게 됩니다. 모낭 미세환경 내에서 일어나는 세포 간 신호 소통의 붕괴는 만성적·진행성 탈모의 중심 기전으로 여겨집니다.
왜 이런 이해가 중요한가 | Why This Matters
모발 성장의 생물학적 기전을 이해하면, 바르는 약이나 먹는 약이 일시적인 개선에 그치기 쉬운 이유를 설명할 수 있습니다. 줄기세포 기반 치료는 손상된 세포 간 신호를 회복하고, 모낭 줄기세포를 재활성화하며, 혈관신생을 촉진하여 새로운 혈류 공급을 돕습니다. 이를 통해 휴면 모낭을 다시 작동시키고, 보다 장기적인 모발 재생을 목표로 합니다.
줄기세포 치료는 어떻게 모발 재생에 작용하는가 | Stem Cell Mechanism
줄기세포 기반 모발 재생 치료의 핵심은, 연속적인 모발 성장을 뒷받침하는 모낭 미세환경(follicular microenvironment)을 회복·재생하는 데 있습니다. 휴면 상태의 모낭을 깨우고, 염증을 조절하며, 혈관신생을 촉진함으로써 단순히 탈모의 “외관”만 가리는 것이 아니라, 진행성 탈모의 근본 기전에 접근하는 전략입니다.
줄기세포 및 재생 생물학적 제제의 종류 | Stem Cell Types
모발 재생을 위한 줄기세포 기반 치료에는 여러 종류의 세포 및 재생 생물학적 구성 요소가 포함되며, 각각이 서로 다른 방식으로 모낭 회복과 성장에 기여합니다.
중간엽 줄기세포
현재 모발 재생 분야에서 가장 활발히 연구·임상 적용되고 있는 줄기세포입니다. 여러 조직에서 유래할 수 있습니다.
- 지방유래 중간엽 줄기세포(Adipose-derived MSCs, AD-MSCs): 환자 자신의 지방 조직에서 채취되며, 모낭 회복을 돕는 성장인자와 사이토카인이 풍부합니다.
- 골수유래 중간엽 줄기세포(Bone marrow-derived MSCs, BM-MSCs): 다양한 조직 재생 및 면역 조절 기능을 가진 다분화능 줄기세포입니다.
- 제대유래 중간엽 줄기세포(Umbilical cord-derived MSCs, UC-MSCs): 건강한 공여자로부터 얻는 동종(allogeneic) 세포로, 비교적 높은 면역 적합성과 강력한 재생 신호를 가진 것으로 보고됩니다.
MSCs는 주로 측분비(paracrine) 기전으로 작용합니다. 즉, 각종 성장인자와 사이토카인을 분비하여 염증을 조절하고, 혈류 공급을 개선하며, 모낭 주변의 국소 줄기세포를 자극합니다.
모낭 줄기세포
각 모낭의 벌지(bulge) 부위에 위치한 줄기세포로, 매 성장 주기마다 자연스러운 모낭 재생을 담당합니다. 최근 연구에서는 안드로겐성 탈모와 원형 탈모증 모두에서 HFSC를 재활성화하거나 증식시키는 전략이 활발히 탐구되고 있습니다.
자가혈 혈소판 풍부혈장
PRP는 환자 본인의 혈액에서 혈소판을 농축하여 만든 제제로,
- VEGF, PDGF, IGF-1 등 다양한 성장인자를 고농도로 함유하고 있어,
- 두피 혈류를 개선하고, 모낭 활성을 자극하며, 두피 조직 내 새로운 세포 성장을 촉진합니다.
PRP는 줄기세포 치료와 병행하여 효과 증진 및 회복 속도 향상을 위해 자주 사용됩니다. PRP 자체는 엄밀히 말해 줄기세포 치료는 아니지만, 치유 환경을 개선하고 기존 모낭의 활동성을 높이는 보조적 역할을 수행합니다.
작용 기전 | Mechanisms of Action
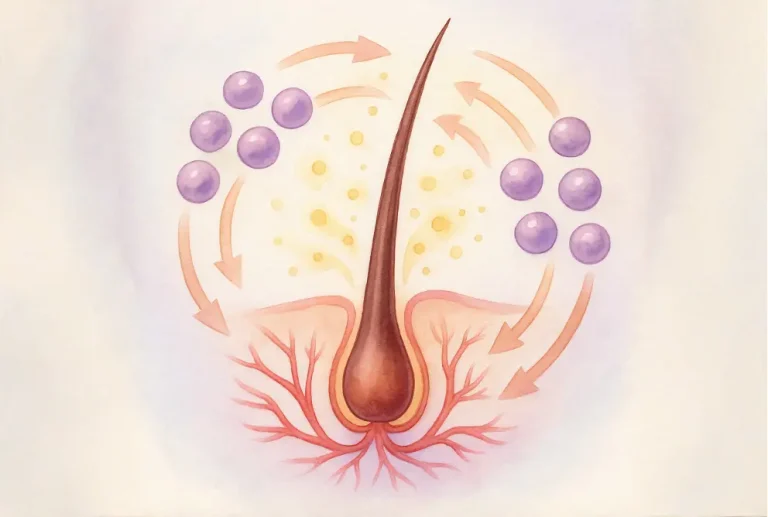
줄기세포 및 재생 생물학적 제제는 여러 상호보완적 기전을 통해 모발 성장을 촉진합니다.
1. 성장인자 분비
주요 신호 분자는 다음과 같습니다.
- VEGF (Vascular Endothelial Growth Factor): 혈관신생과 영양 공급 촉진
- FGF (Fibroblast Growth Factor): 모낭 세포 증식 자극 및 성장기(아나겐) 연장
- IGF-1 (Insulin-like Growth Factor 1): 모발 축 길이 연장 및 모낭 생존 지원
- HGF (Hepatocyte Growth Factor): 모낭을 휴지기(텔로겐)에서 성장기(아나겐)로 전환하도록 도움
2. 모낭 활성화 및 세포 증식
- 줄기세포는 휴면 모낭을 깨웁니다.
- 성장 신호를 조절하는 모유두세포(Dermal Papilla Cells)를 자극합니다.
- 새로운 모발 축을 형성하는 매트릭스 세포의 증식을 촉진합니다.
3. 혈관신생과 콜라겐 리모델링
재생 제제는 모낭 주변 미세혈류를 개선하고, 새로운 모세혈관 형성을 돕습니다. 동시에 콜라겐 구조를 재정비해 산소와 영양 공급이 충분한 건강한 두피 환경을 조성합니다.
4. 항염 및 면역 조절 효과
MSCs는 TNF-α, IL-6와 같은 친염증성 사이토카인을 억제하여 두피 염증을 감소시킵니다. 원형 탈모증과 같은 자가면역 질환에서는 면역 균형을 재조정하여, 모낭이 면역 매개성 공격으로부터 보호되도록 돕습니다.
5. 성장기 연장
줄기세포에서 분비되는 신호 물질은 모발의 성장기를 연장시켜, 휴지기에 들어가기 전에 더 굵고 긴 모발이 자랄 수 있도록 합니다.
6. 모낭 미니어처화 역전
모낭 신호 전달과 조직 구조를 회복시키면서, 안드로겐성 탈모의 핵심 특징인 소형화된 모낭을 다시 큰 모낭으로 되돌려, 미니어처화 진행을 늦추거나 부분적으로 역전시킬 가능성이 시사되고 있습니다.
임상 근거: 연구 결과는 무엇을 말하는가 | Clinical Evidence
안전성 프로필
줄기세포 및 PRP 기반 모발 재생 치료는 전문 의료진이 멸균 환경에서 시행할 경우, 전반적으로 양호한 안전성 프로필을 보이는 것으로 보고됩니다.
- 대부분의 부작용은 주사 부위의 경미한 홍반, 부기, 압통 등 일시적인 증상에 그칩니다.
- 2022년Dermatologic Therapy 리뷰에서는지방·골수·제대 유래 MSCs를 활용한 여러 임상시험에서중대한 이상반응이 보고되지 않았다고 기술하고 있습니다.
- Stem Cells Translational Medicine에 실린 연구들도반복 투여 시 생체 적합성이 우수하고면역 반응이 미미하다는 점을 확인했습니다.
장기 추적 데이터는 아직 제한적이지만, 최대 약 3년까지의 관찰에서 지속적인 안전성이 보고되고 있습니다.
유효성 결과
안드로겐성 탈모 (Androgenetic Alopecia, AGA)
최근 임상 연구 및 메타분석 결과,MSCs 및 PRP 기반 치료 후 안드로겐성 탈모 환자에서 모발 밀도·굵기·환자 만족도 측면의 개선이 보고되고 있습니다.
- PRP (Platelet-Rich Plasma)
2020년 체계적 문헌고찰에서 PRP는 위약 또는 미녹시딜 대조군에 비해 모발 밀도와 환자 만족도에서 유의한 증가를 보였으나, 연구 간 이질성이 높다는 점도 함께 언급되었습니다.
[Int J Mol Sci. 2020 – PubMed] - 지방유래 줄기세포 구성 추출물 (Adipose-Derived Stem Cell Constituent Extract, ADSC-CE)
이중맹검, 차량(vehicle) 대조 임상시험에서 16주간 ADSC-CE를 국소 도포한 결과, 모발 수와 두께 모두에서 통계적으로 유의한 개선이 관찰되었고, 안전성·내약성 역시 우수한 것으로 확인되었습니다.
[J Cutan Aesthet Surg. 2021 – PMC] - MSCs + PRP 병합 재생치료
2025년에 보고된 기질혈관분획(SVF) 강화 PRP 연구에서는 AGA 환자에서 모발 밀도와 두피 피복도가 증가하여, 세포 기반 치료와 혈소판 기반 치료 간의 시너지 가능성을 시사했습니다.
[Stem Cell Research & Therapy, in press]
현재까지의 근거에 따르면 PRP와 일부 MSCs 유래 생물학적 제제(ADSC-CE, SVF 강화 PRP 등)는 모발 밀도·굵기·환자 만족도 개선에 기여할 수 있으며,전반적으로 양호한 내약성을 보입니다.
다만 연구마다 치료 프로토콜이 다르고 표본 수가 적어, 장기 효과와 유효한 용량·주기 설정을 위해서는 대규모·표준화된 장기 무작위 대조시험이 더 필요합니다.
원형 탈모증 (Alopecia Areata, Autoimmune Hair Loss)
최근 연구들은 MSCs 기반 치료가 면역 조절과 모낭 회복을 통해 원형 탈모증에서 도움을 줄 수 있음을 시사합니다.
- 2024년 파일럿 연구에서는 국소 MSCs 적용 후 원형 탈모 부위의 모발 재성장과 염증 표지 감소가 관찰되었습니다.
[Int J Mol Sci. 2024 – PubMed] - PRP 역시 2022년 체계적 문헌고찰에서 스테로이드 비사용 옵션으로 평가되었지만, 근거 수준은 제한적이며 환자 간 반응 차이가 크다고 보고되었습니다.
[Biomedicines, 2022 – MDPI]
이러한 결과는 고무적이지만, 원형 탈모증에 대한 MSCs 및 PRP 치료는 여전히 연구 단계(investigational)로, 일상적 표준 치료로 사용되기까지는 더 큰 규모의 무작위 대조시험이 필요합니다.
병합·비교 연구 (Combination & Comparative Studies)
- MSCs + PRP 병합요법은 PRP 단독과 비교했을 때
• 더 빠른 임상 개선
• 모낭 생존율 향상
• 모발 이식과 병행 시 이식편 생착률 개선 등이 보고되고 있습니다
이러한 시너지 효과는 줄기세포와 혈소판에서 유래하는 성장인자·사이토카인의 상보적 신호에 기인하는 것으로 해석됩니다. [Regenerative Therapy, 2022] [Cells, 2019] - 비교 연구에서는 MSCs 기반 치료가 국소 미녹시딜과 비슷하거나 더 큰 모발 밀도 증가를 보이면서, 치료 종료 이후에도 효과가 상대적으로 오래 지속될 수 있다는 결과가 보고되었습니다.
효과 지속 기간 | Longevity of Effect
현재 연구들은 줄기세포 기반 모발 재생 치료의 단·중기 안전성과 유효성을 뒷받침하지만,
장기적인 지속성에 대해서는 아직 검증이 진행 중입니다. 주요 포인트는 다음과 같습니다.
소규모 연구
대부분의 임상시험은 10–50명 정도로 진행되어 통계적 검정력과 일반화 가능성이 제한적입니다.
추적 기간 제한
많은 연구의 추적 기간은 6–24개월이며, 3년 이상 장기 추적 연구는 현재까지도 적습니다.
프로토콜 다양성
세포원, 세포 수, 배양 여부, 세션 빈도 등 조건이 연구 및 기관마다 달라 직접 비교가 어렵습니다.
반응의 불균일성
약 60–70%의 환자에서 육안상 개선이 보고되나, 일부 환자에서는 미미하거나 거의 없는 반응도 있습니다.
표준화 필요
최적 용량, 치료 간격, 효과 지속 기간을 규명하기 위해 대규모 다기관 무작위 대조시험이 요구됩니다.
최근 합의
최신 체계적 문헌고찰에서는 일관된 단기적 이점은 인정하면서도,
2–3년 이상의 장기 결과를 평가하기 위해서는 더 많은 근거가 필요하다고 결론짓습니다.
[Stem Cell Research & Therapy, 2023]
전반적으로 줄기세포 기반 모발 재생 치료는 단·중기적으로 고무적인 결과를 보이지만,
실제 장기 지속성에 대한 평가는 계속 진행 중입니다.
기존 치료와의 비교 | Comparison of Treatments
아래는 기존 탈모 치료와 재생의학적 접근을
주요 기전, 한계점, 효과 지속 기간 측면에서 비교한 개요입니다.
주요 기전: 두피 혈류 개선, 모낭 자극
한계점: 지속적인 사용이 필요함
효과 지속 기간: 일시적 효과에 그칠 수 있음
주요 기전: DHT(디하이드로테스토스테론) 생성 억제
한계점: 호르몬 관련 부작용 가능성, 주로 남성 대상
효과 지속 기간: 복용을 유지하는 동안에 한해 효과 지속
주요 기전: 혈소판 유래 성장인자를 통해 모낭 자극
한계점: 지속 기간이 비교적 짧고, 환자마다 반응 편차가 큼
효과 지속 기간: 통상 약 6–12개월
주요 기전: 모낭을 공여부에서 탈모 부위로 외과적으로 이동
한계점: 공여부 모낭 수의 제한, 수술 및 회복 기간 필요
효과 지속 기간: 이식된 모낭은 비교적 장기 생존 가능
주요 기전: 모낭 미세환경 재생, 염증 및 면역 반응 조절
한계점: 여전히 연구·임상 개발 단계에 있으며, 여러 차례 시술이 필요할 수 있음
효과 지속 기간: 현재 근거상 약 12–18개월 잠재적 효과로 보고됨
아시아 지역의 접근성과 규제 현황 | Access and Regulation in Asia
규제 환경 | Regulatory Context
- 일본: 재생의료 안전성 확보법(Act on the Safety of Regenerative Medicine)에 따라, 대부분의 민간 클리닉에서는 자가(autologous) MSCs를 중심으로 사용하며, 동종(allogeneic) MSCs는 승인된 제품이나 임상시험으로 사용이 제한됩니다.
- 한국: 병원 기반 MSCs 치료는 주로 자가 세포를 사용하고, 동종 MSCs 제품은 재생의료 관련 법·가이드라인에 의해 엄격히 관리됩니다.
- 말레이시아: 보건부(MOH)의 줄기세포/CGTP 가이드라인에 따라, 허가받은 의료기관에서는 배양된 동종 MSCs, 특히 Wharton’s jelly 유래 WJ-MSCs를 정부 주도·가이드라인 기반 체계 안에서 임상적으로 활용할 수 있습니다.
- 싱가포르 & 태국: MSCs 치료는 공인 기관에서 세포/조직/유전자 치료제로 분류되어 관리되며, 배양 동종 MSCs에 대한 접근성은 등록된 제품이나 정식 임상시험에 비교적 한정되는 경우가 많습니다.
이들 국가 중 말레이시아는 WJ-MSCs와 같은 동종 배양 MSCs를 명확한 국가 가이드라인에 따라 실제 환자 치료에 사용할 수 있는 대표적인 나라 중 하나로 평가됩니다.
접근성과 임상 적용 | Access & Clinical Practice
- 치료는 보통 재생의학 클리닉 또는 피부과 전문 클리닉 등 특화된 기관에서 시행됩니다.
- MSCs 제제는 두피에 대한 미세주사(microinjection) 또는 주입(infusion) 방식으로 투여되며, 대부분 외래 기반 시술로 이루어집니다.
- 시술 전에는
- 두피 영상 촬영(트리코스코피 등)
- 혈액검사
등을 통해 안전성과 적합성을 평가합니다.
보험 및 비용 | Insurance & Cost
대부분의 아시아 지역 보험사들은 MSCs 치료를 연구·고급 시술(Investigational) 범주로 분류하고 있어, 환자가 자비로 부담하는 경우가 일반적입니다. 다만 일부 프리미엄 또는 국제 의료보험 상품에서는 부분 보상이 제공되기도 합니다. 치료 비용은 세포원(자가·동종 / 지방·제대 등), 배양 여부, 시술 횟수에 따라 크게 달라지며, 말레이시아와 태국은 일본이나 한국에 비해 비용 접근성이 높은 편으로 평가됩니다.
장점과 한계 | Benefits and Limitations
줄기세포 기반 모발 재생 치료는 재생의학적 장점을 제공하지만, 동시에 임상적·실무적 한계도 존재합니다. 아래의 요약은 균형 잡힌 근거 기반 정보를 제공하여 더 나은 치료 결정을 돕기 위한 것입니다.
잠재적 장점 | Potential Benefits
- 비수술적·최소 침습적 시술
- 자연스러운 모낭 재생과 두피 회춘(리주버네이션)을 촉진할 가능성
- 시간 경과에 따라 모발 밀도·모질·전반적인 모발 품질 개선
- 다운타임이 짧고 PRP 또는 저출력 레이저 치료(LLLT) 등과 병행하기 용이
- 피나스테리드와 달리 전신 호르몬 수치에 직접적인 영향을 주지 않음
한계 | Key Limitations
- 임상 근거는 여전히 축적·정립 중이며 개인별 반응과 질환 단계에 따른 차이가 큼
- 이미 모낭이 거의 남아 있지 않은 부위(반흔성 탈모, 광범위한 완전 탈모)에서는 효과가 제한적
- 최적 상태 유지를 위해 정기적인 유지 시술이 필요할 수 있음
- 아시아 각국의 규제, 허가 범위, 비용 및 접근성이 서로 달라 모든 국가에서 동일하게 이용할 수 없음
줄기세포 모발 재생의 미래 | Future
다음 세대 재생의학적 접근은 모발 과학 및 임상 피부과 영역에서 빠르게 발전하고 있습니다.
- 엑소좀(exosome) 기반 치료:
세포가 분비하는 소형 소포체로, 성장인자·사이토카인·RNA 분자를 함유하고 있어 세포 이식 없이도 재생 신호를 전달할 수 있는 잠재력을 가집니다. - 3D 모낭 오가노이드(3D Follicle Organoid) 연구:
줄기세포를 이용해 실험실 환경에서 기능적 미니 모낭을 재구성하는 기술로, 향후 신생 모낭(de novo hair follicles) 생성을 목표로 하고 있습니다. - 유전자 편집 MSCs (Gene-edited MSCs):
예를 들어 Wnt/β-catenin 경로 활성을 강화하도록 설계된 MSCs를 통해, 모낭 성장과 장기 생존을 향상시키려는 연구가 진행 중입니다. - 시너지 프로토콜 (Synergistic Combination Protocols):
- MSCs + PRP,
- 마이크로니들링,
- 저출력 레이저 치료(LLLT) 등과의 병합
을 통해 두피 재생과 모발 밀도 향상을 극대화하려는 통합 접근이 시도되고 있습니다.
이러한 혁신들은 재생의학이 “실험적 개입”에서 구조화된 근거 기반 임상 영역으로 이동하고 있음을 보여주며, 향후 아시아 전역의 재생 피부과(regenerative dermatology)에서 중요한 축이 될 가능성이 높습니다.
자주 묻는 질문 | FAQ
줄기세포 기반 모발 재생 치료에 대해 자주 제기되는 질문들에 대해,
적합 대상, 안전성, 그리고 아시아 각국의 치료 프로토콜 차이를 중심으로
근거 기반의 답변을 아래에 정리했습니다.
말레이시아는 2021년 제정된 국가 세포·유전자 치료 가이드라인(National Cell and Gene Therapy Guidelines)에 따라 재생의학을 규제합니다. 허가받은 클리닉에서는 임상 프로토콜 내에서 피부과·재생 목적의 MSCs 기반 치료를 시행할 수 있지만, 이러한 치료는 여전히 연구·조기 도입 단계(investigational)로 분류되며, 완전한 의미의 표준 승인 치료로 간주되지는 않습니다.
대부분의 연구에서 약 12-18개월 정도 육안으로 확인 가능한 개선 효과가 유지되는 것으로 보고됩니다. 효과를 유지하고 모낭 자극을 지속하기 위해 통상 9-12개월 간격으로 유지 시술을 권장하는 경우가 많습니다.
- 부분적인 탈모·숱 감소가 있으면서
- 모낭이 아직 완전히 소실되지 않은 경우에 가장 적합합니다.
일반적으로
- 초기~중등도 안드로겐성 탈모,
- 일부 자가면역성 국소 탈모(초기 원형 탈모 등)에서 비교적 좋은 반응이 보고됩니다.
반대로 활성 모낭이 거의 남지 않은 완전 대머리에서는 반응성이 낮은 경향이 있습니다.
네, 가능합니다. MSCs와 PRP를 병합하면,
- 모낭에 전달되는 성장인자 신호의 폭이 넓어지고,
- 두피 치유 환경이 개선되며,
- 모발재성장속도와유지기간이향상될수있다는보고가있습니다.
대부분의 환자는 시술 후 1–3일 정도 경미한 홍반·부기·압통이 나타날 수 있으나, 이러한 증상은 일시적이며 일상 활동은 거의 즉시 가능합니다.
보고된 이상반응은 주로 일시적인 압통, 두피 온감(열감), 주사 부위 불편감 정도의 경미한 수준이며, 멸균된 환경에서 숙련된 의료진이 시술할 경우 심각한 합병증은 매우 드문 것으로 보고되고 있습니다.
아시아 각국의 치료 프로토콜은 규제 환경에 따라 차이가 있습니다. 일본과 한국은 재생의료 관련 법·가이드라인에 기반한 엄격한 임상 연구 및 병원 중심 체계를 따르는 반면, 말레이시아와 태국은 허가된 세포치료 프로그램을 통해 비교적 높은 접근성을 보입니다. 어떤 국가에서든 시술 전 해당 클리닉이 공인·인증된 기관인지 확인하는 것이 중요합니다.
네, 가능합니다. MSCs 및 PRP 치료는
- 여성형 패턴 탈모,
- 폐경 후 탈모,
- 스트레스 관련 탈모
등에서 여성에게도 유효성이 보고되었으며, 적합한 적응증에 해당한다면 성별과 관계없이 적용 가능합니다.
현재 근거에 따르면 약 18-24개월까지 지속되는 개선 효과가 관찰된 바 있으나, “평생 영구적”이라고 단정할 수 있을 정도의 장기 데이터는 아직 부족합니다. 따라서 치료 효과를 유지하기 위한 주기적인 모니터링과 유지 전략이 권장됩니다.
결론 | Conclusion
줄기세포 치료는 단순히 두피 표면을 자극하는 것을 넘어, 모낭 구조 자체의 재생을 목표로 하는 생물학적·재생의학적 접근입니다. 초기 임상 결과는
- 모발 밀도,
- 두피 상태,
- 환자 주관적 만족도
측면에서 측정 가능한 개선을 보여주고 있으며, 전반적으로 양호한 안전성 프로필에 의해 뒷받침됩니다.
다만, 줄기세포 기반 모발 재생은 여전히 발전 중인 분야입니다. 따라서,
- 재생의학·피부과 전문의와의 충분한 상담,
- 클리닉의 인증 여부 및 치료 프로토콜의 투명성 확인,
- 기대 가능한 결과에 대한 현실적인 인식
이 중요합니다.
과학적 이해와 임상 표준화가 계속 진전됨에 따라, MSCs 중심 재생 치료는 아시아 전역에서 중요한 모발 재생 옵션으로 자리 잡을 가능성이 있습니다. 자신의 상태에 이러한 재생 접근이 적합한지 알고자 하는 분들은, 공인 의료기관의 전문의 상담을 통해 보다 구체적인 안내를 받는 것이 좋습니다. 자세한 안내를 원하시면 아래 링크를 통해 문의해 주세요.
과학적 참고문헌 | Scientific Reference
- Dermatologic Therapy (2022). Safety review of adipose-, bone marrow–, and umbilical cord–derived MSCs in dermatology. PubMed 35948034
- Stem Cells Translational Medicine. Biocompatibility and immune tolerance of repeated MSC applications. PubMed 30723013
- International Journal of Molecular Sciences (2020). Systematic review of PRP efficacy for androgenetic alopecia. PubMed 32295047
- Journal of Cutaneous and Aesthetic Surgery (2021). ADSC-CE double-blind clinical trial for hair density improvement. PMC 8611710
- Stem Cell Research & Therapy (2025, in press). Stromal vascular fraction (SVF)–enhanced PRP for androgenetic alopecia. 10.1186/s13287-025-04560-7
- International Journal of Molecular Sciences (2024). MSC pilot study for alopecia areata and immunomodulation. PubMed 39273184
- Biomedicines (2022). Systematic review of PRP as a steroid-free option for alopecia areata. Biomedicines 2022;10(8):1829
- Regenerative Therapy (2022). MSC + PRP combination therapy improving graft survival and clinical recovery. S2352-3204(22)00102-X
- Cells (2019). Clinical outcomes of MSC and platelet-derived product synergy in hair restoration. PubMed 31100937
- Stem Cell Research & Therapy (2023). Systematic review on MSC-based therapies for hair loss and long-term outcomes. 10.1186/s13287-023-03440-2
ℹ 면책 조항 (Disclaimer)
이 글은 정보 제공 및 교육 목적으로 작성된 것이며, 의학적 진단, 치료, 처방 또는 전문적인 의료 조언을 대체하지 않습니다.
모발 탈모에 대한 줄기세포 치료는 신흥 분야로,
- 최적 치료 프로토콜,
- 장기 안전성,
- 임상적 유효성
에 대한 연구가 현재 진행형입니다. 치료 가능 여부, 법적 허용 범위, 임상 기준은 국가 및 의료기관에 따라 다를 수 있으며, 개별 치료 결과는 환자별 특성에 따라 달라지며 보장될 수 없습니다. 어떠한 치료 결정을 내리기 전에도 반드시 피부과 전문의 및 재생의학 전문의 등 공인 의료 전문가와 상담하시기 바랍니다. 여기에 포함된 내용은 2025년 11월 기준, 동료 심사를 거친 과학 문헌 및 임상 실무에 근거한 정보이며, 향후 새로운 연구 결과에 따라 변경·보완될 수 있습니다. 과학적 이해와 임상 표준화가 진전됨에 따라, MSCs 중심 재생 치료는 아시아 전역에서 포괄적인 모발 재생 전략의 중요한 한 축이 될 가능성이 있습니다.
최종 업데이트: 2025년 11월