マレーシアにおける慢性腰痛と椎間板変性の幹細胞治療
推定読了時間:8~10分
目次
はじめに
慢性腰痛(Chronic Low Back Pain, CLBP)は世界的に主要な障害の原因で、毎年数百万人に影響します。多くのケースで根本にあるのは椎間板変性(Intervertebral Disc Degeneration, IDD)—椎間板が水分・弾性・構造的完全性を失う状態です。鎮痛薬や手術など従来治療は有効な場面もありますが、構造そのものの再生には至らないことがあります。
マレーシアでは、とりわけ間葉系幹細胞(Mesenchymal Stem Cells, MSC)を用いた治療が注目されており、従来療法で十分な改善が得られなかった方への新たな選択肢になり得ます。本稿では、病態の基礎、従来治療の限界、臨床エビデンス、規制上の留意点、そして将来展望を中立に解説します。
椎間板変性と慢性痛の基礎
椎間板は椎骨間の“クッション”として衝撃を吸収し、脊柱の可動性と安定性を保っています。変性が進行すると、次のような病態が重なり、痛みの慢性化を引き起こします。
- 神経根圧迫
- 炎症反応
- 安定性の低下
これらの変化により、持続的または間欠的な腰痛やこわばりが生じ、重症例では脚に放散する鋭い痛み(坐骨神経痛)を伴うこともあります。発症は40歳以上に多いものの、肉体労働者、アスリート、姿勢不良や肥満の若年層にも見られることがあります。
さらに、世界保健機関(WHO)によると、腰痛は世界で最も一般的な筋骨格系疾患の一つであり、生涯のうち約80%の人が一度は腰痛を経験すると報告されています。
従来治療の限界
椎間板変性による慢性腰痛に対しては、一般的に以下のような従来治療が行われています。
- 経口薬(非ステロイド性抗炎症薬(NSAIDs)、鎮痛薬、筋弛緩薬など)
- 理学療法・リハビリテーション
- 硬膜外ステロイド注射
- 外科的治療(脊椎固定術や椎間板置換術など)
これらの治療は一定の疼痛緩和をもたらすことがありますが、椎間板の退行変性そのものに対する根本的な改善には至らない場合が多く、特に手術では次のような合併症リスクが報告されています。
- 感染症
- インプラント(固定具)の破損または不具合
- 隣接椎間の二次的変性
そのため、侵襲的手術を避けたい、あるいは延期したい患者の一部では、再生医療を利用した治療法への関心が高まりつつあります。

臨床エビデンス:変性椎間板疾患(DDD)に対する幹細胞療法
Zhangらによる2023年のシステマティックレビューおよびメタ解析 では、9件の臨床研究(合計245名の患者)を対象に幹細胞療法の有効性と安全性を検討しました。結果は非常に良好で、以下の所見が報告されています。
- 疼痛軽減:視覚的アナログスケール(VAS)で平均41.6ポイントの改善
- 機能改善:Oswestry障害指数(ODI)で平均22ポイントの上昇
- 再手術率の低さ:わずか7.4%の患者が追加手術を要したのみ
- 優れた安全性プロファイル:幹細胞注入に直接関連する重篤な有害事象は報告されず
これらの結果は、幹細胞療法が椎間板変性患者の疼痛および機能の改善に寄与する可能性があることを示すとともに、良好な安全性を維持している点を強調しています。
一方、Vadalàらが主導した2025年のランダム化対照試験(DREAM試験)は、より精緻な見解を提示しています。6か月の追跡時点では、幹細胞群とプラセボ群の疼痛緩和効果はほぼ同程度であり、再生による構造変化が臨床的改善として現れるまでには時間を要する可能性が示唆されました。
しかし、MRI解析では幹細胞群の椎間板レベルにおいて明らかな構造的改善が確認され、時間経過とともに再生ポテンシャルが発揮されることを支持しています。現在進行中の臨床試験の長期追跡により、こうした早期構造変化が長期的な疼痛軽減や椎間板機能改善につながるかどうかが明らかになる見込みです。
幹細胞療法の利点と限界

幹細胞療法も他の医療介入と同様に、明確な利点と限界の両面を有しています。
その両方を理解することが、患者が十分な情報に基づき、現実的な期待を持って判断するために重要です。
期待できる利点
- 退行変性の根本原因にアプローチ:鎮痛薬やステロイド注射と異なり、損傷した椎間板組織の修復・再生を目標とし、構造・機能の回復を目指します。
- 低侵襲:処置は通常画像誘導下注射で行われ、大きな外科的切開を回避できるため回復時間の短縮が期待できます。
- 長期的な再生ポテンシャル:細胞レベルの治癒を促進することで、数か月〜数年にわたり椎間板の完全性が改善し、症状コントロールを超える持続的な利益が期待されます。
- 薬物依存の低減:治療が奏功した患者では慢性疼痛薬の使用量が減ることが多く、長期服薬に伴うリスクの低減につながり得ます。
- 合併症率が低い示唆:Zhangら(2023)では幹細胞注入に直接起因する重篤な有害事象は報告されず、適切な医療管理下で良好な安全性プロファイルが示唆されています。
考慮すべき限界
- 効果の個人差:疼痛軽減や椎間板再生の程度は一様ではなく、年齢・病勢・全身状態などの要因により反応は異なります。
- 効果発現は漸進的:DREAM試験(Vadalàら,2025)が示すように、臨床的な改善には数か月を要し、初期の結果がプラセボ反応に類似する場合もあります。
- 費用とアクセス:治療費が高額になり得て、保険適用外のことも多く、受療アクセスが制限される可能性があります。
- 長期エビデンスの不足:短期成績は有望でも、5〜10年以上の追跡データは依然として限られるのが現状です。
- 規制・品質のばらつき:施設間で治療の質や安全管理に差があり得ます。マレーシア保健省(MOH)の基準や国際的再生医療スタンダード準拠を患者側でも確認することが重要です。
- 研究的・補助的な位置づけ:多くの国で、変性椎間板疾患に対する幹細胞療法は依然として補助療法/研究段階とみなされ、長期の無作為化比較試験の蓄積が求められています。
利点と限界の双方を理解することで、患者は過度な期待に偏らずに幹細胞療法へ臨めます。再生医学としての将来性を評価しつつ、発現が段階的であること、そしてエビデンスが進展中の領域であることを踏まえたバランスの取れた期待値設定が大切です。
幹細胞療法に適している可能性がある方
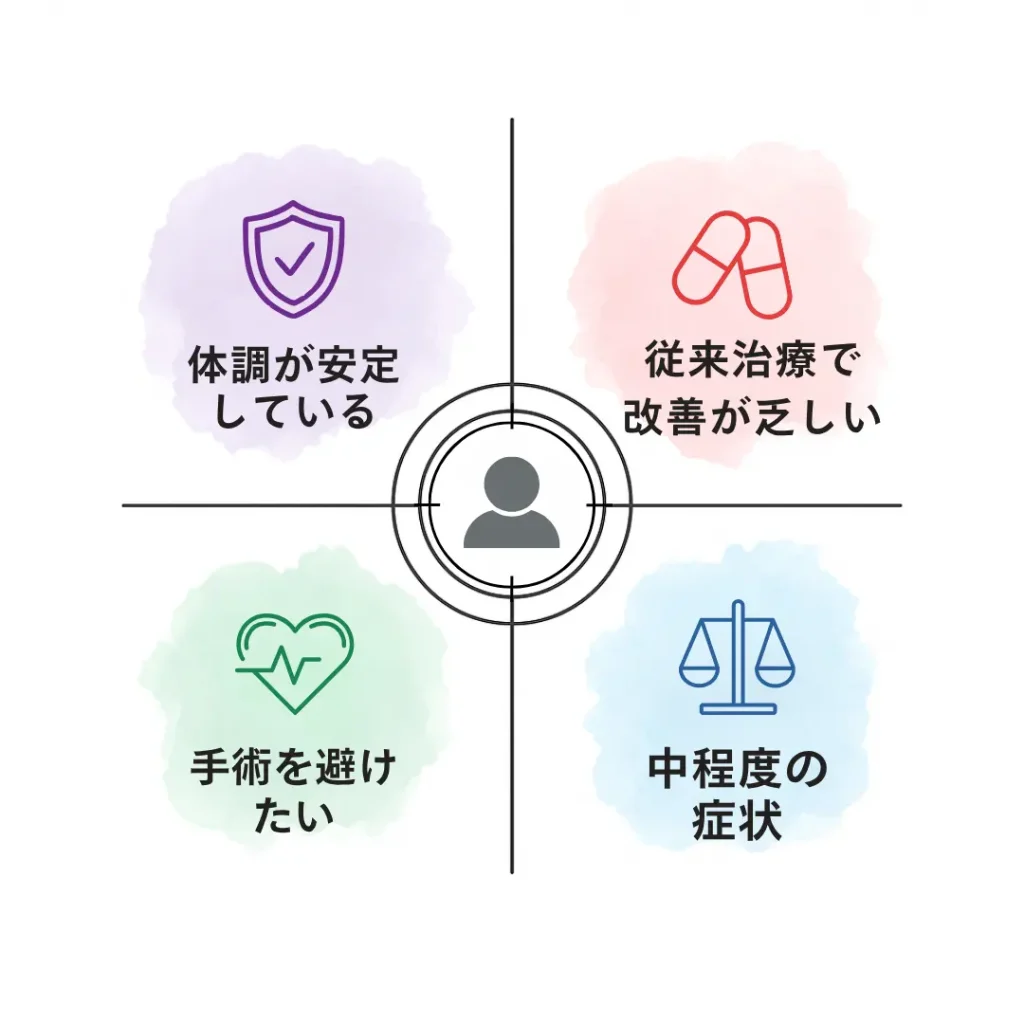
幹細胞療法はすべての患者に適しているわけではありません。
以下のような条件を満たす方が、比較的良い適応とされています。
- 中等度の椎間板変性と慢性腰痛を有する方
- 保存的治療(薬物・理学療法など)で十分な改善が得られなかった方
- 手術を避けたい、または延期したいと考える方
- 重度の脊柱不安定性や明らかな神経圧迫がない方
適応の可否は、MRI画像、臨床診察、疼痛評価などを総合して、専門医が個別に判断する必要があります。
マレーシアにおける幹細胞治療の規制について
マレーシアでは、幹細胞治療はマレーシア保健省(MOH)の管理下にあり、
「細胞・遺伝子治療製品(Cell and Gene Therapy Products, CGTPs)ガイドライン」に基づいて規制されています。このガイドラインでは、倫理性・品質管理・臨床実施に関する厳格な基準が定められており、幹細胞治療を検討する際には、患者自身も以下の点を確認することが重要です。
- 治療が認可を受けた医療専門職によって実施されているか
- 幹細胞が倫理的に適切な方法で入手されているか(自家または同種由来)
- 施設が国内外の再生医療基準に準拠しているか
マレーシア国内には、脊椎椎間板変性などに対する幹細胞治療を提供する信頼性の高い再生医療施設もあり、医療専門家の管理下で適切に治療が行われています。
幹細胞治療の将来展望:エキソソームと遺伝子強化細胞
間葉系幹細胞(Mesenchymal Stem Cells, MSCs)は、椎間板変性治療において高い再生ポテンシャルを示していますが、
今後の研究開発では、エキソソーム(細胞由来小胞)や遺伝子改変(強化)細胞といった次世代技術の応用が期待されています。
これらの先端的な治療アプローチには、以下のような特徴があります。
- 細胞を直接用いない「cell-free」治療:細胞移植に伴う免疫反応や合併症リスクを軽減できる可能性
- 成長因子や遺伝子の送達による再生促進:組織修復や炎症抑制をより効率的に誘導
- 組織工学技術との融合:3Dプリントスキャフォールドやハイドロゲルなどを利用し、細胞の定着・生存環境を最適化
これらの研究はまだ初期段階にありますが、再生医療の安全性と有効性をさらに高める革新的手法として、今後数年で臨床応用が進むことが期待されています。
よくある質問(FAQ)
Q1. どのような腰痛に幹細胞治療は有効ですか?
幹細胞治療は、椎間板変性によって引き起こされる慢性腰痛に対して有効とされています。一方で、骨折・腫瘍・神経損傷など他の原因による腰痛には適していません。治療の適応があるかどうかは、専門医による適切な医学的評価が必要です。
Q2. 幹細胞治療のリスクや副作用はありますか?
多くの患者では、注射部位の軽い痛みや腫れなど、一過性で軽度の副作用がみられることがあります。重篤な副作用は非常に稀ですが、治療前には主治医と潜在的なリスクや安全性について十分に話し合うことが大切です。
Q3. 効果が現れるまでどのくらいかかりますか?
一般的には、数週間から数か月の間に痛みの軽減や機能の改善を感じ始める方が多いです。ただし、症状の重症度や体全体の健康状態によって回復速度は異なります。幹細胞治療は再生プロセスを伴う治療であるため、効果は徐々に現れる傾向があります。
Q4. 幹細胞治療は椎間板にとって安全ですか?
複数の臨床研究で、幹細胞療法は概ね良好な忍容性を示し、椎間板への追加損傷を引き起こさないことが報告されています。炎症の軽減や組織修復の促進に寄与する可能性があり、現在は臨床評価が進められている潜在的治療選択肢と考えられています。適応および安全性については、必ず専門医と相談のうえ判断してください。
Q5. 治療費はどのくらいですか?
費用はクリニックや治療プランの内容によって大きく異なります。正確な見積もりを得るには、希望する医療機関に直接お問い合わせください。
Q6. 幹細胞治療の適応となるのはどのような人ですか?
幹細胞治療に最も適しているのは、中等度の椎間板変性と慢性腰痛を有し、従来の治療で十分な改善が得られなかった方です。また、重度の脊椎不安定性や明らかな神経圧迫がある方は対象外となる場合があります。最終的な判断は、医師による詳細な診察と評価を通じて、治療が適切かどうか慎重に検討されます。
結論
幹細胞療法は万能な治療法ではありませんが、慢性腰痛や椎間板変性に対する新しい治療アプローチとして注目されています。
再生医療の進歩と臨床エビデンスの蓄積により、侵襲的な手術や長期的な薬物療法を避けたい患者に、新たな希望をもたらす可能性があります。
マレーシアで慢性腰痛に対する幹細胞療法を検討している方は、資格を有する医療専門家に相談し、リスク・利点・代替治療法について十分に理解した上で判断することが重要です。
ℹ免責事項:
本記事は情報提供のみを目的としており、医療上の助言を構成するものではありません。幹細胞療法は有望な結果が報告されていますが、その応用は依然として臨床研究段階にあり、すべての患者に適しているわけではありません。治療を検討される場合は、必ず有資格の医療専門家に相談し、十分な説明を受けた上で判断してください。また、治療結果や実施の可否は、医療機関の方針や進行中の研究状況によって異なる場合があります。
最終更新:2025年10月